En los últimos diez años, la brecha en el gasto per cápita entre instituciones de salud se redujo, ya que este indicador se contrajo en todas las instituciones de salud como resultado de un presupuesto insuficiente y que no está vinculado al incremento en población afiliada. Durante los últimos diez años, el gasto público en salud ha oscilado entre 2.5% y 2.9% del PIB, estimaciones propias y de organismos internacionales sugieren destinar, al menos, el doble.
1 Introducción
Hablar de gasto en salud es hablar de, al menos, siete subsistemas con diferencias en la población a la que están dirigidos, con paquetes de atención diferenciados y con brechas significativas en los recursos disponibles para hacer frente a las necesidades de atención de la población.
En los últimos diez años han estado vigentes dos planes sectoriales de salud y, en 2019, se presentará el PROSESA 2019 – 2024. El PROSESA 2007 -2012 se planteó bajo el principio de igualdad de oportunidades y de políticas incluyentes. En el PROSESA 2013 -2018 se hablaba de transformar el Sistema Nacional de Salud y tener un esquema de atención más homogéneo. Recientemente, en la Cámara de Diputados se presentó una iniciativa1 de creación del INSABI, que busca brindar atención a toda la población sin seguridad social2.
Ante este panorama de políticas de salud es necesario analizar si éstas han estado acompañadas de cambios presupuestarios de acuerdo con las mismas, ya que no puede hacerse política pública sin presupuesto.
Bajo esta premisa, el objetivo de este boletín es presentar la evolución del gasto público en salud durante el periodo 2010 a 2020. Primero se presenta, en el nivel más agregado, el porcentaje del PIB que históricamente se ha destinado al sistema público de salud.
Posteriormente se presenta el cálculo del gasto per cápita por institución, con el que, en un nivel general, se captura el cambio presupuestario respecto al cambio demográfico y se evidencia la tendencia de un presupuesto que no está vinculado al número de personas afiliadas.
En los comentarios finales se detallan los resultados principales y las implicaciones de los mismos.
Finalmente, se incluye un anexo con el presupuesto para cada subsistema de salud, se puntualizan las variaciones presentadas en el PPEF 2020 respecto al PEF 2019, y se desglosan los PPs incluidos en cada uno.
2 Gasto total en salud
Los países que más han avanzado hacia la cobertura universal presentan un gasto público en salud de 6% o más del producto interno bruto (PIB) (PAHO 2018).
Para México, las estimaciones basadas en datos demográficos y epidemiológicos del país indican que para atender 13 intervenciones, que incluyen atención materna, enfermedades infecciosas y enfermedades crónicas, así como para acciones de prevención y promoción de la salud para toda la población, sería necesario destinar, al menos, 5 puntos porcentuales del PIB (CIEP 2018).
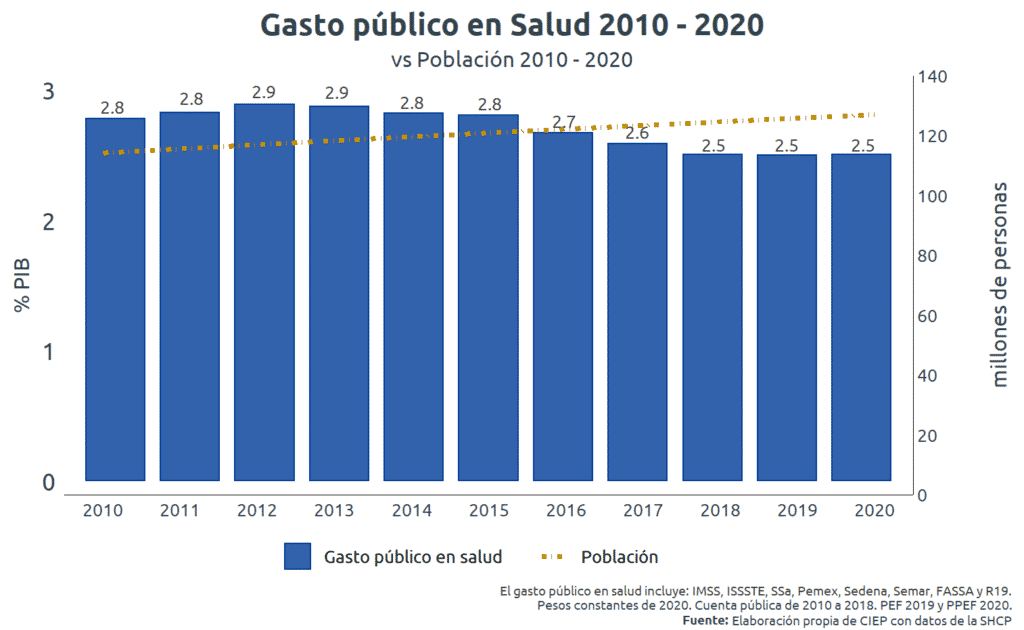
En la última década el punto máximo de presupuesto para salud como porcentaje del PIB fue en 2012 con 2.88%. A partir de entonces ha caído hasta ubicarse en 2.50% del PIB en el PPEF 2020.
En cambio, la población total se incrementó en 12 millones 836 mil 087 personas en México, al pasar de una población total3 de 114 millones 255 mil 555 personas en 2010 a una proyección de 127 millones 091 mil 642 personas en 2020 (CONAPO 2018). Aunado al incremento en población, la esperanza de vida pasó de 73.97 años en 2010 a 75.73 años en 2020.
Sin embargo, el número de años perdidos por discapacidad o por muerte prematura, conocidos como años de vida ajustados DALYs, se incrementaron y pasaron de 28 millones 258 mil 670 años a 31 millones 970 mil 781 años (IHME 2017). Esto implica que se viven más años enfermos o que se pierden más años por muerte prematura.
El incremento en los DALYs se debe principalmente al aumento de las enfermedades no transmisibles, donde están incluidas las enfermedades crónico degenerativas que son de mayor duración y mayores costos de atención.
3 Gasto per cápita en salud
Analizar la evolución del gpc permite conocer la tendencia del gasto disponible por persona y, de esta manera, medir los recursos a los que, en teoría, tendría acceso cada individuo. La fórmula de cálculo es el gasto total, en este caso de cada subsistema de salud, entre el número de personas afiliadas o beneficiarias del programa.
De esta manera, el gasto per cápita aumentará cuando el gasto público aumente o cuando el número de personas afiliadas disminuya, y viceversa. El gasto per cápita disminuirá cuando el gasto público se reduzca o cuando el número de personas afiliadas aumente.
Gastopercápita = Gastosistema/Afiliados
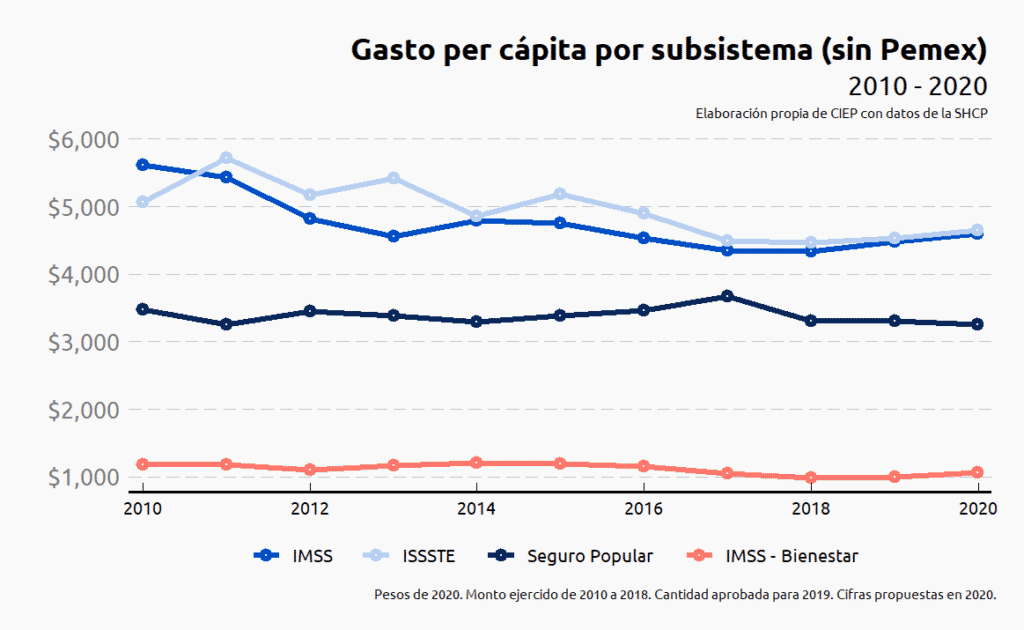
La brecha de gpc entre las instituciones de seguridad social, como el IMSS y el ISSSTE, y las que brindan atención a la población sin seguridad social, como SP e IMSS Bienestar se redujo. Sin embargo, esta reducción se debe a que el gpc en todos los subsistemas se contrajo.
3.1 IMSS e ISSSTE
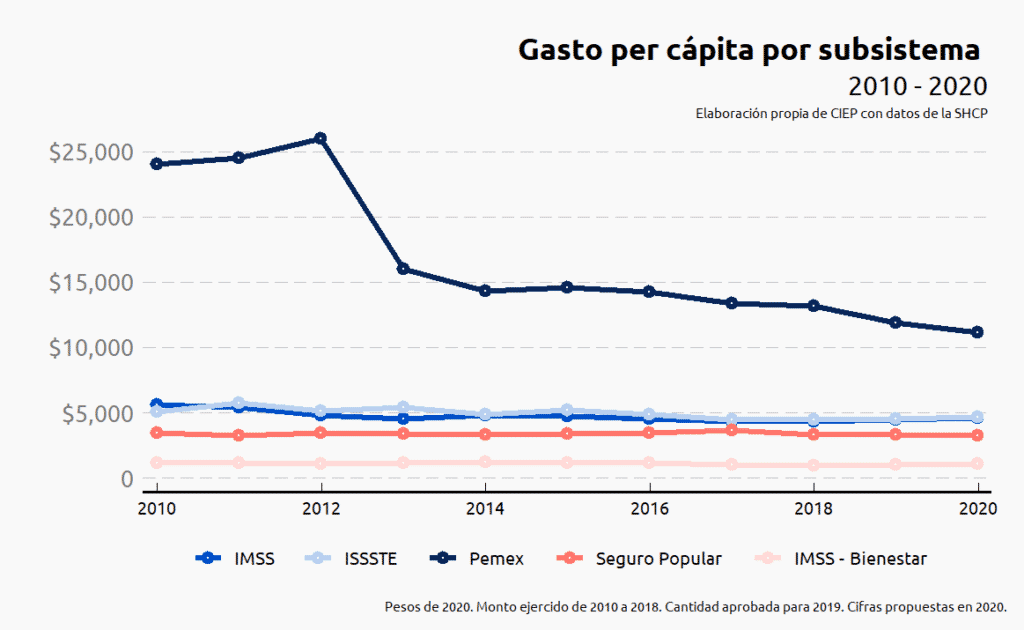
A pesar de los incrementos presupuestarios en los sistemas de seguridad social IMSS e ISSSTE, éstos redujeron su gpc en 18.1% y 8.2%, respectivamente de 2010 a 2020. El gpc en IMSS pasó de $5,614 en 2010 a $4,600 en 2020. El gpc en el ISSSTE pasó de $5,063 en 2010 a $4,648 en 2020.
La caída en el gpc tanto del IMSS como del ISSSTE se debe a que, si bien recibieron incrementos en su presupuesto, el incremento en población derechohabiente fue mayor.
3.2 Seguro popular e IMSS Bienestar
Por otro lado, en los subsistemas que atienden a la población sin seguridad social, SP e IMSS Bienestar, también se reduce el gpc en 6.2% y 10.2%, respectivamente. Para la población beneficiaria del SP, el gpc pasó de $3,472 en 2010 a $3,258 en 2020. Para la población adscrita al programa IMSS Bienestar el gpc pasó de $1,180 en 2010 a $1,060 en 2020.
La caída en el gpc, tanto del SP y de IMSS Bienestar, se debió a que no sólo se incrementó la población beneficiaria, sino que, además, se recortó el presupuesto que se destina a estos subsistemas.
3.3 Pemex
A pesar de ser que el gpc en Pemex fue el que más se redujo en términos porcentuales, 53.7% menos, al pasar de $24,054 en 2010 a $11,131 en 2020, aún guarda una proporción de 2 a 1 respecto al gpc más alto de los otros subsistemas.
La caída en el gpc de Pemex de 2012 a 2013 se debe a una combinación entre un menor presupuesto y un mayor número de derechohabientes. Es importante mencionar que sólo para los cálculos del gpc de Pemex se agregó el presupuesto de la Sedena y la Semar, así como su población derechohabiente.
4 Composición del gasto público
Al hablar de gasto público en salud, en esta investigación se hace referencia a siete subsistemas principales en el país:
De estas, únicamente la SSa e IMSS Bienestar brindan atención a la población sin seguridad social8.
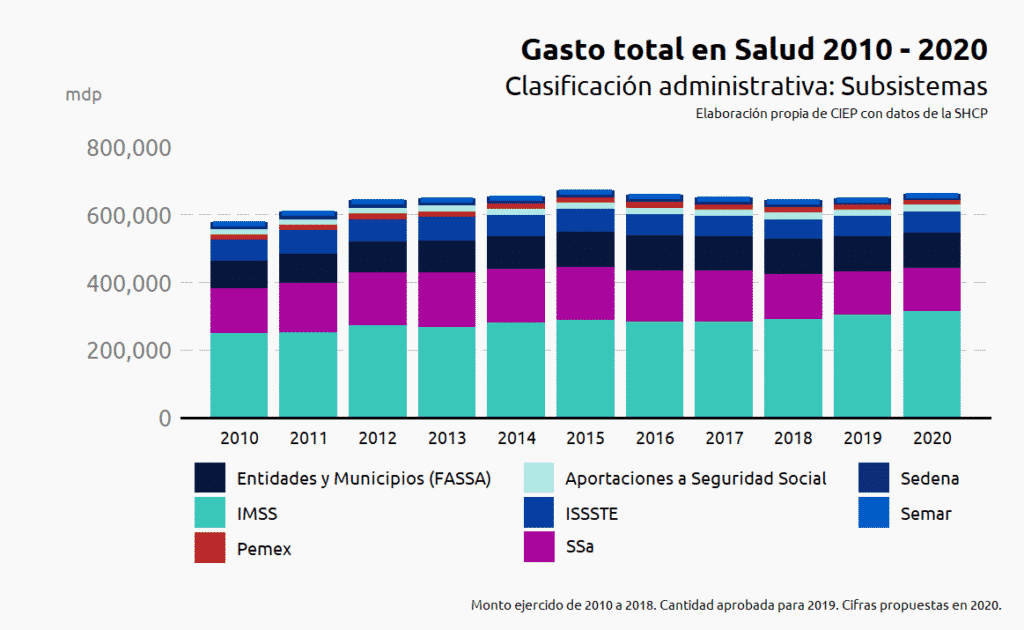
En términos reales, el presupuesto público creció 15.08% de 2010 a 2020 al pasar de 570 mil 867 mdp a 656 mil 927 mdp, un aumento de 86 mil 061 mdp . Sin embargo, no todos los subsistemas vieron incrementado su presupuesto.
En cuanto a su estructura, se observa una participación creciente del IMSS, que pasa de 44.4% en 2010 a 48.6% en 2020. En cambio, la SSa reduce su participación y pasa de 23.3% en 2010 a 19.6% en 2020 como porcentaje del gasto total del sector.
5 Comentarios finales
Derivado de esta investigación, destacan los siguientes resultados.
Primero, el nivel de gasto público en salud está por debajo de las recomendaciones internacionales y de las estimaciones con bases epidemiológicas y demográficas. Además, la baja prioridad presupuestaria al sector salud se refleja en el bajo porcentaje del PIB que se destina a este rubro, que durante diez años no logró superar la banda de 2.5% a 2.9% y, actualmente, tiene una tendencia decreciente.
Segundo, la ausencia de una formulación presupuestaria basada en la población que se espera atender. Si bien, la población afiliada a los diferentes subsistemas de salud se ha incrementado año con año, el presupuesto no ha aumentado al mismo ritmo, incluso, en algunos subsistemas, se ha reducido. Esto ha conducido a un gasto per cápita en contracción, lo que genera que haya menos recursos disponibles, en teoría, para cada persona beneficiaria.
Tercero, la constante desigualdad de recursos, que causa diferencias en los servicios de salud a los que tiene acceso cada persona dependiendo de la institución a la que esté vinculada. Por ejemplo, una personas adscrita al programa IMSS Bienestar tiene diez veces menos recursos de los que tiene una persona con acceso a los servicios médicos de Pemex y cuatro veces menos de los que tiene un derechohabiente del IMSS.
Aumentar el acceso efectivo y disminuir las desigualdades entre los diferentes subsistemas de salud requiere de un mejor ejercicio del gasto, pero también, necesariamente, de un incremento en la prioridad presupuestaria que se le da a los subsistemas que se encargan específicamente de atender a la población más vulnerable.
El presupuesto destinado a los subsistemas de salud que atenderían a la población sin seguridad social no está alineado en términos presupuestarios con la reciente iniciativa de creación del INSABI. En el PPEF 2020 no se proponen recursos adicionales que cubran el impacto presupuestario de esta iniciativa.
Anexos | Presupuesto por subsistemas
IMSS
Brinda atención a la población de trabajadores y pensionados del sector privado, así como a sus familiares y/o dependientes. Para 2018 se estimó un total de 68 millones 158 mil 455 derechohabientes (IMSS 2019).
Evolución 2010 – 2020
El presupuesto del IMSS como proporción del gasto público total, se ha incrementado, al pasar de 44.4% en 2010 a 48.6% en 2020. En términos reales pasó de 253 mil 785 mdp en 2010 a 319 mil 345 mdp en 2020, un incremento de 65 mil 559 mdp o 35.45%.
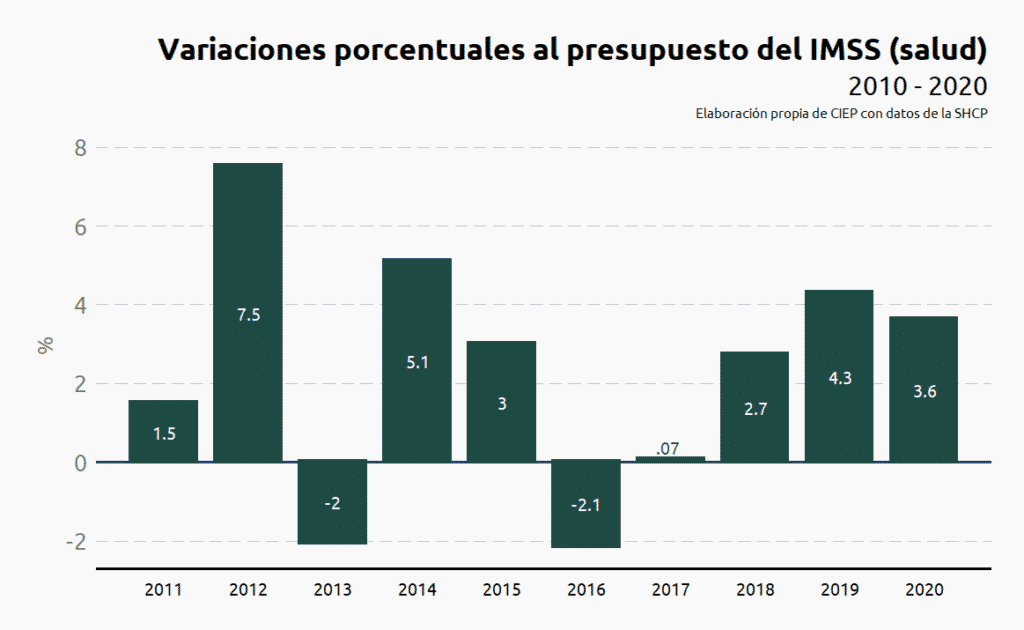
La tasa de crecimiento promedio fue de 2.4% para el periodo de 2010 a 2020 a pesar de que, como se observa en la siguiente figura, en 2013 y 2016 el presupuesto ejercido fue menor al año inmediato anterior.
PPEF 2020
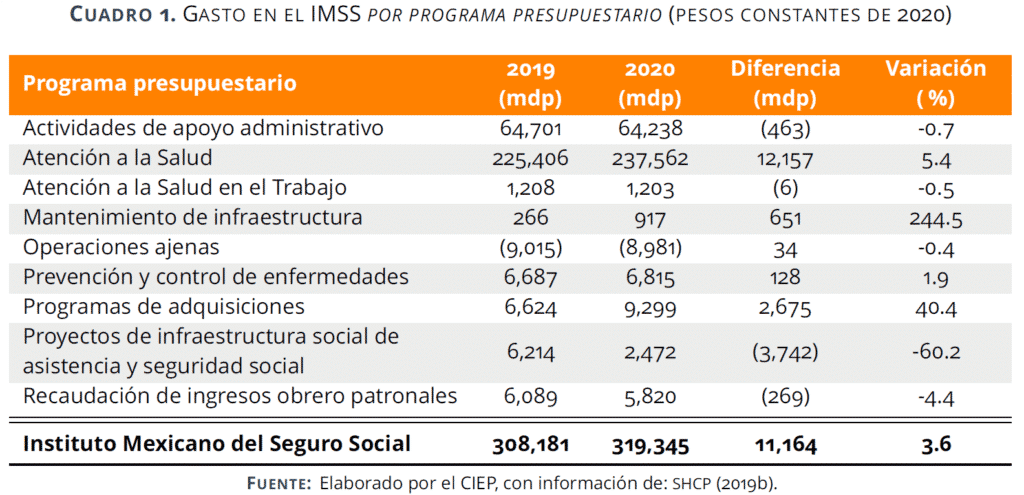
Presenta un aumento de 3.6% respecto al presupuesto aprobado para 2019. El análisis por PP revela que el mayor incremento fue para el programa Atención a la salud, con 12 mil 157 mdp más que en 2019, y para el Programa de adquisiciones por 2 mil 675 mdp más.
El programa con el mayor recorte fue Proyectos de infraestructura social de asistencia y seguridad social con 3 mil 742 mdp menos que el monto aprobado para 2019. Sin embargo el mayor incremento porcentual se presentó en Mantenimiento de infraestructura, al pasar de 266 mdp en 2019 a 917 mdp en 2020, esto es 244.5% más. Aún con este incremento el presupuesto de este programa equivale a 0.3% del presupuesto total del IMSS.
ISSSTE
La población de trabajadores al servicio del Estado es beneficiaria de los servicios del instituto, así como sus familiares y/o dependientes. En 2018 se estimó un total de 13 millones 347 mil 389 derechohabientes (ISSSTE 2019).
Evolución 2010 – 2020
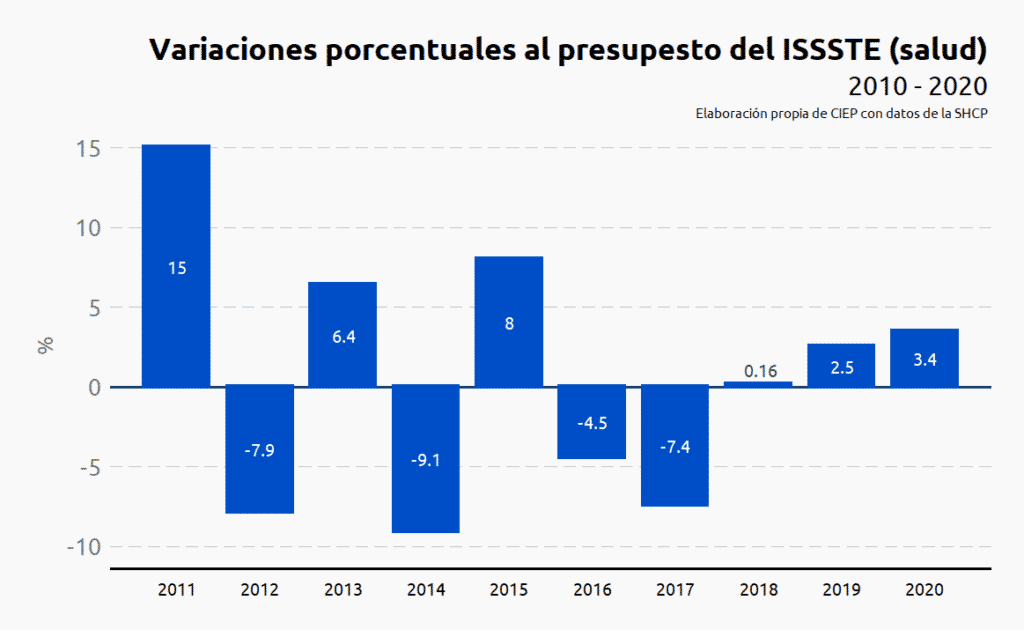
El presupuesto del ISSSTE como proporción del gasto público total se ha reducido en un punto porcentual, al pasar de 10.64% en 2010 a 9.62% en 2020. En términos reales pasó de 60 mil 727 mdp ejercidos en 2010 a 63 mil 186 mdp en 2020.
La tasa de crecimiento promedio fue de 0.67% para el periodo de 2010 a 2020, a pesar de que, en 2012, 2014, 2016 y 2017 el presupuesto ejercido fue menor al año inmediato anterior.
PPEF 2020
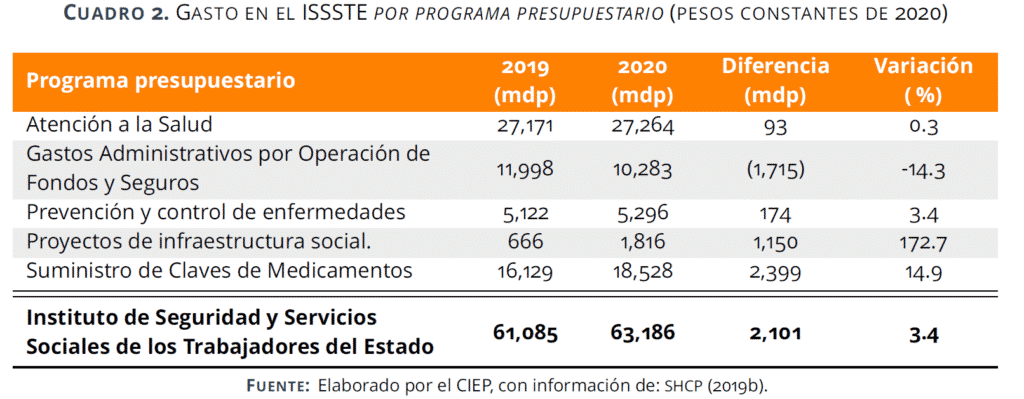
Presenta un incremento de 3.4% respecto al presupuesto aprobado en 2019. El análisis por PP, indica que el programa Suministro de claves de medicamentos fue el que más se incrementó con 2 mil 399 mdp más en PPEF 2020, respecto al presupuesto aprobado en 2019.
En cambio, al programa Gastos administrativos por operación de fondos y seguros se le recortaron recursos por 1 mil 715 mdp en 2020, respecto al presupuesto aprobado en 2019.
Pemex
Los servicios médicos para el personal de Pemex se presentan como parte de la actividad institucional Personal activo y jubilado saludable y con calidad de vida. Para 2018 se estimaron 726 mil 461 beneficiarios de este subsistema9.
Evolución 2010 – 2020
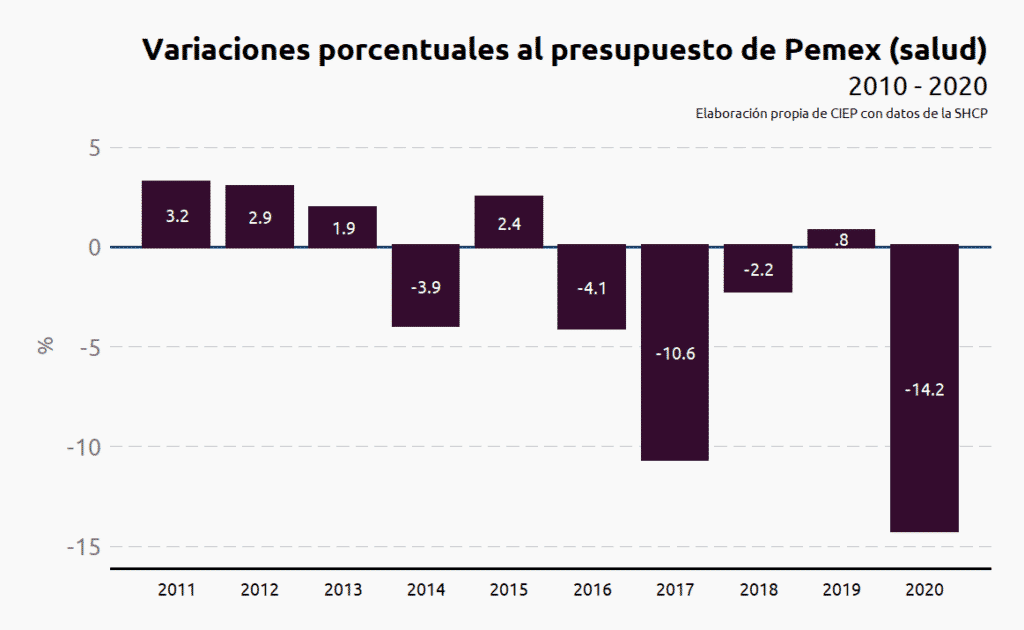
Durante el periodo de 2010 a 2019 el presupuesto para los servicios médicos de Pemex osciló entre 2.2% y 2.8% del total del presupuesto público de salud. Sin embargo, en 2020 la proporción bajaría a 1.9% del presupuesto total. La tasa de crecimiento promedio de 2010 – 2019 fue de -1.0%.
PPEF 2020
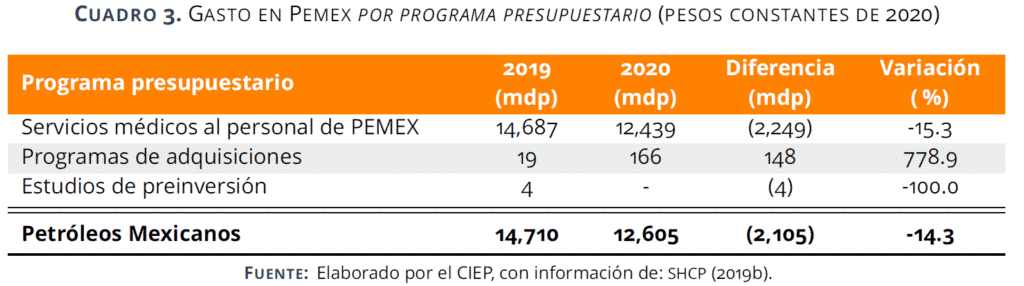
Se recorta el presupuesto 14.3% y pasa de 14 mil 710 mdp en 2019 a 12 mil 605 mdp en 2020. En el análisis por PP, se observa la disminución de 15.3% para Servicios médicos al personal de Pemex y el aumento de 148 mdp al Programa de adquisiciones. Para 2020 no se asigna presupuesto a estudios preinversión.
SSa
De acuerdo con la LGS, la Secretaría de Salud es la encargada de definir la política nacional de salud y de brindar atención médica a aquellas personas que no tienen acceso o afiliación a subsistemas de salud como IMSS e ISSSTE.
Para 2018, la Comisión Nacional de Protección Social en Salud por medio del programa Seguro Popular, brindaba atención a 53 millones 499 mil 041 personas (CNPSS 2019).
Evolución 2010 – 2020
En términos porcentuales, la SSa es la institución que vio mayormente reducida su participación dentro del presupuesto total. Mientras que en 2010 el monto ejercido fue equivalente a 23.4% del total, en 2020 es 19.6%.
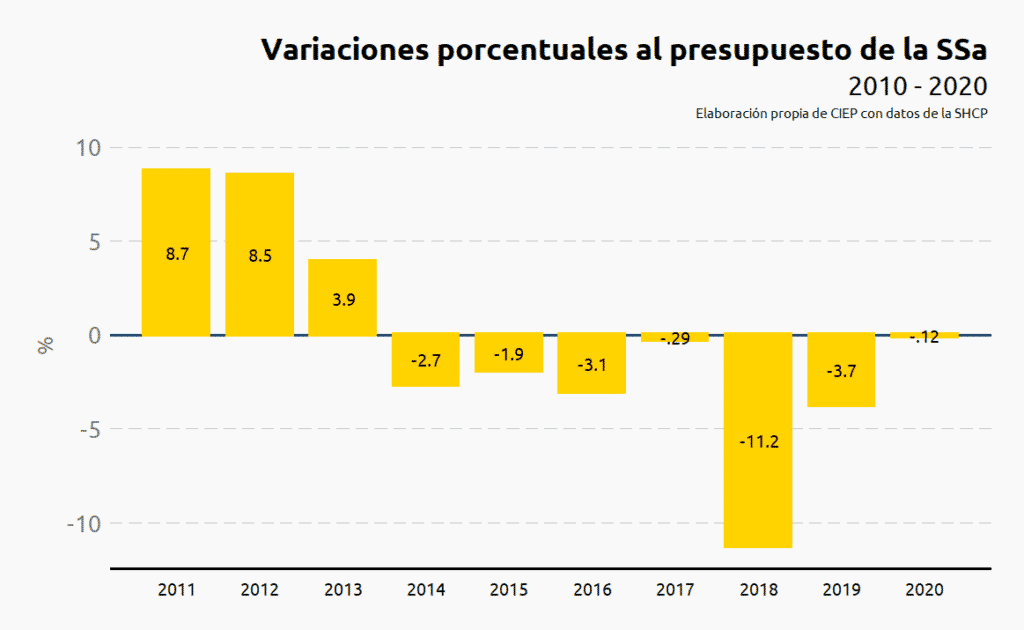
Las variaciones en el presupuesto para 2011, 2012 y 2013 fueron de 8.7%, 8.5% y 3.9%, respectivamente. Sin embargo, en términos reales, los recortes acumulados de 2013 a 2020 suman 34 mil 787 mdp y, para este mismo periodo, la tasa de crecimiento promedio fue de -3.3%.
PPEF 2020
Se mantiene la tendencia desde 2013 y se recorta el presupuesto en 151 mdp o 0.12% respecto al presupuesto aprobado en 2019. Pasa de 128 mil 740 mdp en 2019 a 128 mil 589 mdp en 2020.
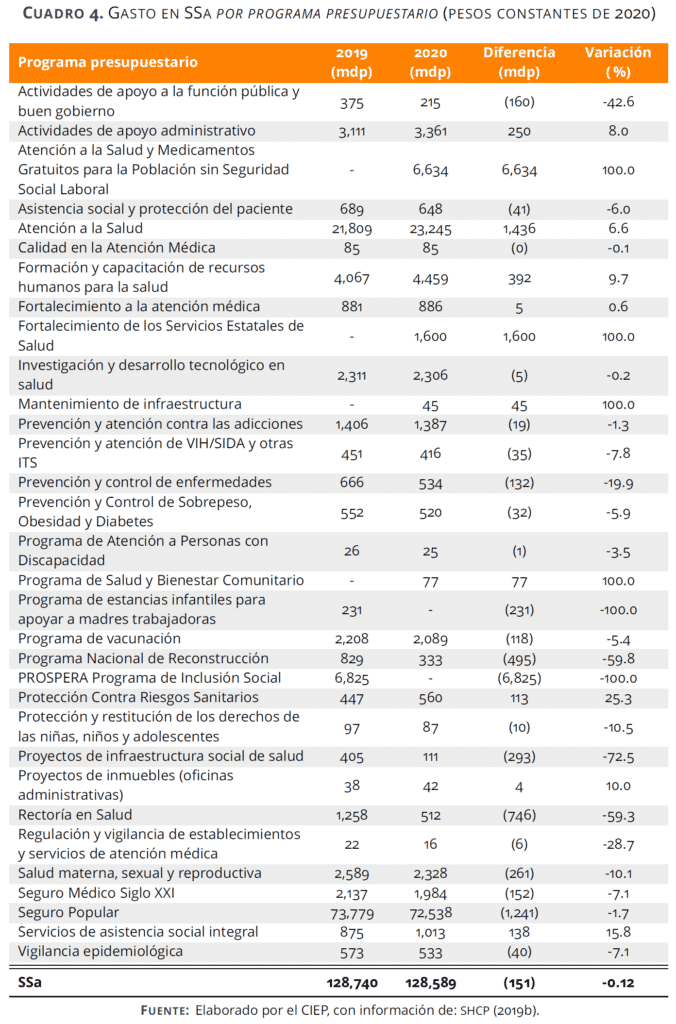
Programas presupuestarios
En cuanto a los programas presupuestarios con incrementos, el mayor se presenta en el programa creado en el PPEF 2020: Atención a la salud y medicamentos gratuitos para la población sin seguridad social laboral, con 6 mil 634 mdp; seguido por Fortalecimiento de los servicios estatales de salud con 1 mil 600 mdp más que en el presupuesto aprobado en 2019 y por Atención a la salud con 1 mil 436 mdp más.
En cuanto a los programas con recortes, se elimina por completo el presupuesto asignado para PROSPERA Programa de inclusión social, en su componente de salud, que en 2019 tenía 6 mil 825 mdp. En segundo lugar, al Seguro Popular se recortan 1 mil 241 mdp, una reducción de 1.7%, y se elimina por completo el presupuesto asignado en 2019 al programa de estancias infantiles para apoyar a madres trabajadoras.
Otros programas que recibieron recortes fueron: Prevención y atención contra las adicciones; Prevención y atención de VIH/SIDA; Prevención y control de enfermedades, Prevención y control de sobrepeso, obesidad y diabetes; Proyectos de infraestructura social; Salud materna; Seguro médico siglo XXI, entre otros.
Unidades responsables
Para el análisis por unidad responsable fueron seleccionadas algunas para el periodo 2010 – 2020. Este tipo de análisis cobra reelevancia dada la reestructura planteada por el actual gobierno federal en términos de centralización de compras y ante la iniciativa de creación del INSABI (Parlamentaria 2019).
En el PPEF 2020 más del 70% del presupuesto de la SSa es ejecutado por dos unidades responsables: la CNPSS y el Sector central, este último creado en el PPEF 2020.
El 57.9%, se proyecta que sea ejercido a través de la CNPSS; en cambio, en 2012 el presupuesto ejercido por esta unidad responsable fue equivalente a 67% del presupuesto total de la SSa.
Por otro lado, en el PPEF 2020 se eliminan 25 de las 64 unidades responsables (CIEP 2019); en cambio se presenta la unidad responsable Sector central, como parte de la reestructura de la SSa y se le asigna un presupuesto de 17 mil 007 mdp, que representa 13% del total de la SSa.
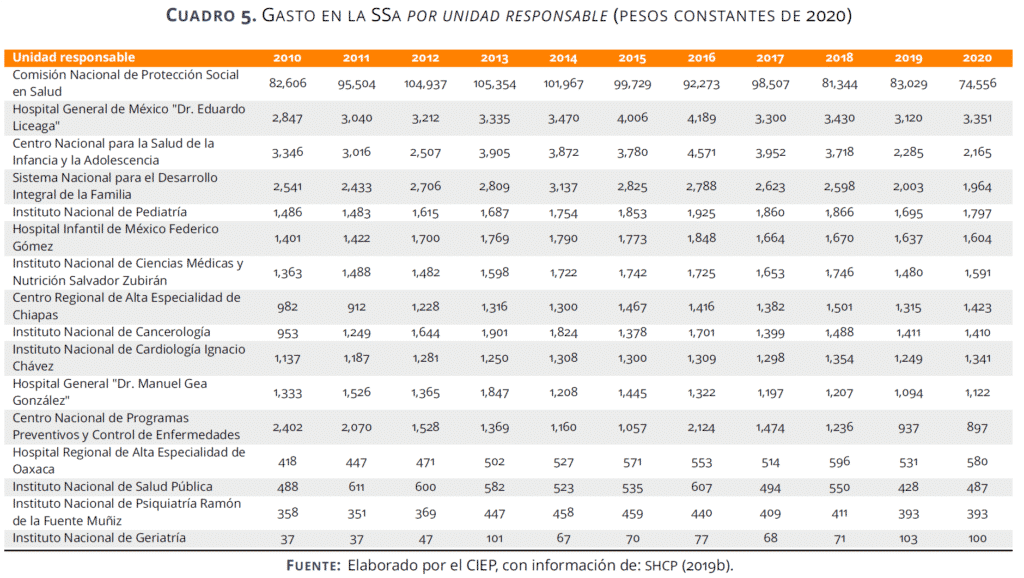
En el siguiente cuadro se presenta la evolución del presupuesto de 2010 a 2020 para unidades responsables seleccionadas. Destacan los recortes, en términos reales, al Centro Nacional de Programas Preventivos y Control de Enfermedades por un total de 2 mil 572 mdp y al Centro Nacional para la Salud de la Infancia y la Adolescencia por un total de 3 mil 370 mdp.
En cuanto a incrementos, aunque no en la misma magnitud, sobresalen los del Hospital General de México en todos los años, excepto en 2017 y 2019 y en términos porcentuales el del Instituto Nacional de Geriatría, el cual en 2010 ejerció 37 mdp y para 2020 se propone un presupuesto de 100 mdp, 174% más en términos reales.
FASSA
Corresponde a las aportaciones federales para las entidades y municipios del Ramo 33 (DGIS 2017). De acuerdo con las auditorías de la ASF estos recursos se complementan y se destinan para la población atendida por el SP.
Evolución 2010 – 2020
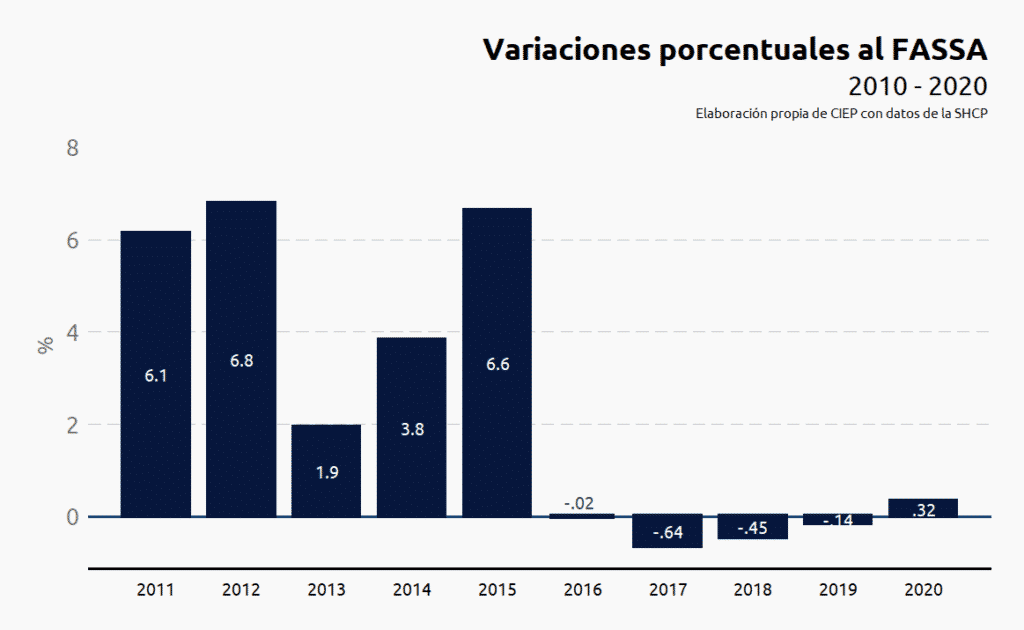
Como se observa en la siguiente figura, de 2011 a 2015 el presupuesto para el FASSA presentó incrementos superiores a 2%. Sin embargo de 2016 a 2019 el presupuesto ejercido año con año fue menor, con variaciones de -.02%, -.64%, -.45% y -.14%, respectivamente.
PPEF 2020
Se proyecta un incremento de 0.32% respecto al presupuesto aprobado en 2019. La distribución porcentual por capítulos de gasto no se identifica en el presupuesto propuesto ni en el aprobado. Sin embargo, de acuerdo con la auditoría de la ASF para 2017, 84% del presupuesto se destina a servicios personales, 6.4% a servicios generales, 5.7% a materiales y suministros, 1.1% a medicamentos, 0.8% a subsidios, 0.2% a bienes inmuebles y 0.2% a otros.
Aportaciones a la seguridad social
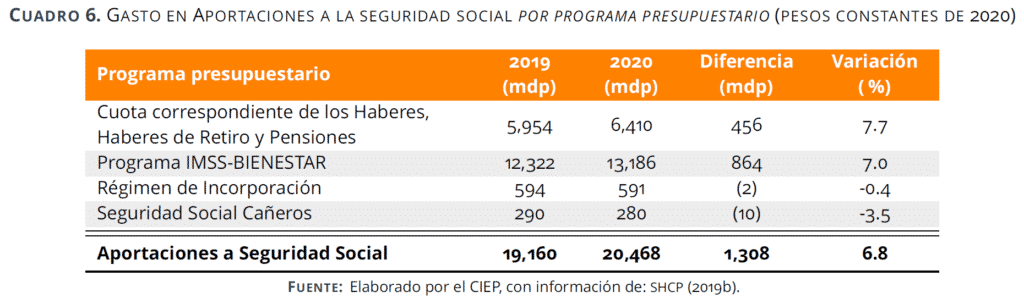
Corresponde al ramo 19 del PEF y se compone de cuatro programas que, juntos, en PPEF 2020 representan 3.1% del gasto público de salud.
Evolución 2010 – 2020
La tasa de crecimiento promedio del ramo fue de 3.1%, con incrementos porcentuales por arriba de 1%, a excepción de 2019 cuando el presupuesto aprobado fue 2.2% menor al ejercido en 2018.
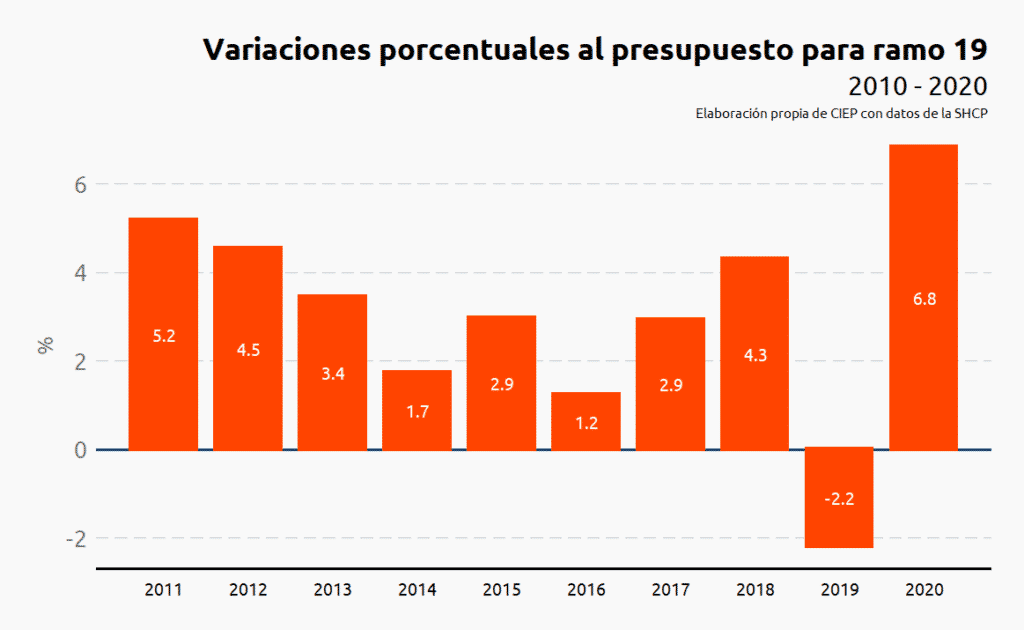
PPEF 2020
Del presupuesto total del ramo, 64% corresponde al programa IMSS Bienestar, que atiende a la población más vulnerable que no cuenta con seguridad social. En PPEF 2020 este programa recibe un incremento de 7.0%; es decir, 864 mdp más respecto al presupuesto aprobado en 2019. El programa Seguridad Social Cañeros se reduce en 3.5%.
- Iniciativa que adiciona, reforma y deroga diversas disposiciones de la Ley General de Salud, la Ley de Coordinación Fiscal y de la Ley de los Institutos Nacionales de Salud.↩
- El análisis de impacto presupuestario que representaría esta iniciativa puede consultarse en ciep.mx/Wry4↩
- Población a mitad de año.↩
- El presupuesto de salud para esta secretaría no se desglosa en el anexo. En el PPEF 2020 fue equivalente a 1.02% del presupuesto público de salud.↩
- El presupuesto de salud para esta secretaría no se desglosa en el anexo. En el PPEF 2020 fue equivalente a 0.41% del presupuesto público de salud.↩
- Aquí está incluido el Seguro Popular.↩
- Se encuentra dentro del ramo 19 de Aportaciones a la seguridad social.↩
- Los recursos del FASSA se incluyen en el análisis, mas no se considera un subsistema, ya que se complementan con los destinados al Seguro Popular.↩
- Estimaciones propias de CIEP de acuerdo con la población beneficiaria reportada en 2016 en (IMSS 2019) y con las proyecciones de población de CONAPO.↩