En 2021, el presupuesto para el INSABI es 4.5% mayor que el ejercido en 2019 por el SP. Esto equivale a 8 mil 647 mdp adicionales para atender a 14.4 millones de personas más que en 2019. El aumento marginal en el presupuesto se traduce en un gasto de $2,911 por persona, 20.4% menos que en 2019 con el SP. Además, el gasto en enfermedades de alta especialidad cayó 27%; esta caída sería equivalente a la atención de 3 mil casos de cáncer de mama, 6 mil 200 casos de cuidados intensivos neonatales y 15 mil casos de VIH. Si el INSABI busca incrementar la afiliación y los servicios tendría que aumentar su presupuesto de acuerdo con las variables demográficas y epidemiológicas del país.
1 Introducción
Uno de los objetivos del actual gobierno federal es que todas y todos los habitantes de México reciban atención médica y hospitalaria gratuita, incluidos el suministro de medicamentos, materiales de curación y exámenes clínicos (DOF 2020). Este propósito se remonta a principios del milenio y ha sido común en tres administraciones públicas diferentes.
En el 2000, 55.6 millones de personas en México no contaban con afiliación a alguna institución de seguridad social. En el 2018, con el SP, la cifra se redujo a 22.4 millones de personas sin acceso a los servicios públicos de salud (INEGI 2019); esto es más de la mitad. El INSABI proyecta que para 2024, el número de personas sin afiliación al sistema público bajará a 11.8 millones (DOF 2020).
A pesar de que se ha reducido la población que no cuenta con afiliación a alguna institución de seguridad social, en los últimos diez años este aumento no se ha reflejado en mayores tasas de atención, ni en reducciones del gasto de bolsillo1 (CIEP 2018b) .
A nivel nacional, de 2014 a 2018, 4 millones de personas más ejercieron gasto de bolsillo (CIEP 2021). Continuar incrementando el número de personas afiliadas sin aumentar los recursos económicos disponibles limita los resultados que pudieran alcanzarse en materia de cobertura universal y atención efectiva.
El objetivo de este boletín es presentar la evolución del gasto público en salud para la población sin seguridad social en la transición del SP al INSABI. Se complementa el análisis con el cálculo del gasto per cápita y las cifras del FONSABI.
2 Transición del SP a INSABI
Crear un sistema de salud universal es uno de los retos más grandes para el país. El SP ofrecía servicios de salud a una parte de la población sin seguridad social y buscaba avanzar hacia la CUS. En 2020, dio inicio el INSABI con el objetivo de brindar servicios de salud a las personas que no encuentran afiliadas a alguna institución de seguridad social.
Al considerar las tres dimensiones de la CUS: afiliación, servicios y presupuesto, el SP logró avances en las primeras dos: población afiliada y servicios incluidos de manera paulatina; sin embargo, el presupuesto total y per cápita presentó contracciones durante los últimos diez años (CIEP 2020).
Seguro Popular
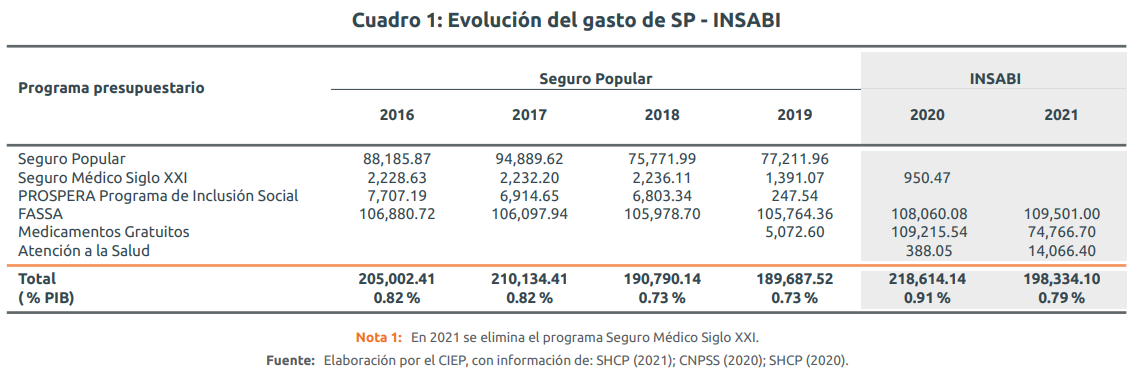
Hasta 2019, el presupuesto para la atención a la salud de la población sin afiliación a una institución de seguridad social se conformaba por cuatro programas presupuestarios: SP, Seguro Médico Siglo XXI, el componente de salud de PROSPERA Programa de Inclusión Social2 y el FASSA (Cuadro 1).
En promedio, de 2016 a 2019, estos cuatro programas alcanzaron 30.3% del presupuesto total en salud. En 2019, el presupuesto del SP fue de 189 mil 688 mdp, 9.7% menos de lo ejercido en 2017, cuando el SP alcanzó su mayor presupuesto, 210 mil 134 mdp (Cuadro 1).
INSABI
La creación del INSABI resultó en la eliminación de tres programas presupuestarios y el inicio del programa Medicamentos gratuitos3; por ello, los programas relacionados con el instituto son: FASSA, Medicamentos gratuitos y una parte del programa Atención a la Salud (Cuadro 1).
En 2020, el monto ejercido por el INSABI fue de 218 mil 614 mdp, 28 mil 421 mdp más que el presupuesto aprobado, y representó un aumento de 15.3% respecto a lo ejercido en 2019 por SP. En este año, el INSABI destinó 21.9% de su gasto a aportaciones a fideicomisos públicos; esto es, 47 mil 933 mdp4.
En 2021, el presupuesto para el INSABI es 4.5% mayor, en términos reales, que el monto ejercido en 2019 por el SP; esto representa 8 mil 647 mdp más para un aumento en la población potencial de 14.4 millones de personas más5. Lo anterior tiene como consecuencia la contracción del gasto per cápita, que pasa de $3,656 en 2019 a $2,911 en 2021.
Del presupuesto aprobado del INSABI en 2021, 55.2% corresponde al FASSA, 37.7% al programa de Medicamentos gratuitos y el restante 7.1% al programa atención a la salud. En conjunto, estos programas suman 198 mil 334 mdp, 9.3% menos que el presupuesto de 2020.
Para un primer escenario del INSABI, de acuerdo con sus objetivos planteados, sería necesario destinar 302 mil 465 mdp adicionales. Sin embargo, el aumento de este instituto en 2021 respecto a 2019 es equivalente al 2.9% de esta cifra (CIEP 2019).
El presupuesto para la población sin seguridad social pasó de 31.8% del gasto total en salud en 2017 a 28.6% en 2021 con el INSABI, la menor proporción desde 2016. Además, en 2021, el presupuesto del INSABI es 5.6% menor a lo ejercido por SP en 2017, cuando este cubría solamente a 53.5 millones de mexicanos. En tanto, la población objetivo de INSABI es 68.1 millones de personas en 20216.
Gasto per cápita
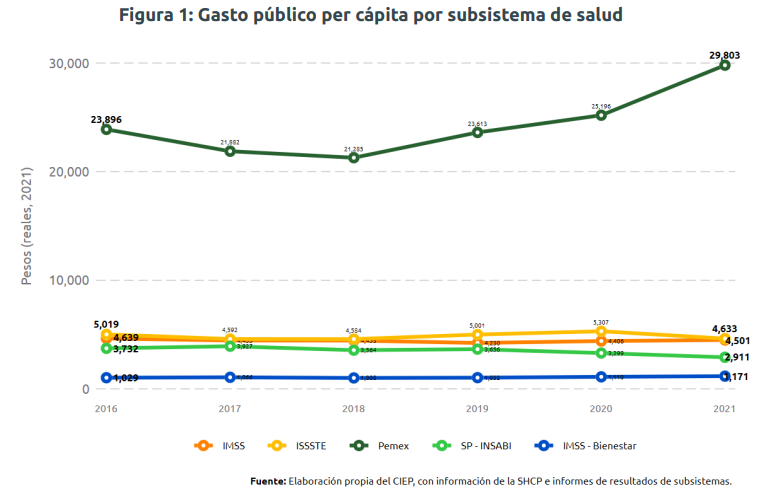
El presupuesto del INSABI no es congruente con el objetivo de cubrir a toda la población sin seguridad social, de tal forma que, el gasto per cápita para esta población pasa de $3,656 pesos en 2019 a $2,911 pesos en 2021, una contracción de 20.3%.
Las diferencias en el gasto per cápita de los subsistemas de salud exacerban la desigualdad en el acceso a los servicios de salud. Mientras que el gasto per cápita de Pemex pasó de $23,896 pesos en 2016 a $29,803 pesos por persona; es decir, el presupuesto per cápita de Pemex es 10.2 veces el gasto de INSABI. El único gasto per cápita por debajo de INSABI es IMSS-Bienestar (Figura 1).
3 Del FPGC al FONSABI
El FPGC era parte del SPSS y buscaba otorgar servicios médicos de alta especialidad a los beneficiarios del SP. Este fondo proporcionaba recursos monetarios, a través de un fideicomiso, a los prestadores de servicios acreditados y con convenios firmados de las 32 entidades federativas, para la atención de 66 enfermedades (CNPSS 2019).
Con la creación del INSABI, el FPGC desapareció y se creó el FONSABI, que financia la atención de padecimientos de alta especialidad de la población sin seguridad social, la inversión en infraestructura en las entidades con mayor nivel de marginación social y a partir de 2020 complementa los recursos para el abasto y distribución de medicamentos para las personas sin seguridad social (INSABI 2020).
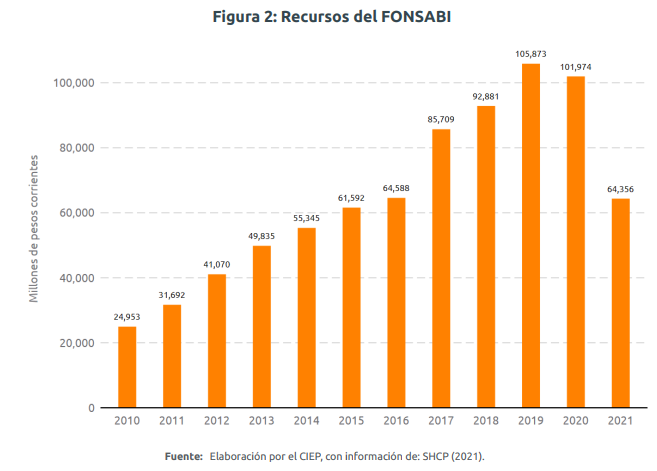
En 2020, 47 mil 933 mdp del INSABI se concentraron en el FONSABI. No obstante, los recursos destinados a enfermedades crónicas bajaron de 7 mil 715 mdp en 2018 con SP a 5 mil 642 mdp con INSABI, una caída de 26.9%. Tal caída sería equivalente a la atención de 3 mil casos de cáncer de mama, 6 mil 200 casos de cuidados intensivos neonatales y más de 15 mil casos de VIH7. Al primer trimestre de 2021, el saldo del FONSABI se sitúa en niveles de 2016 (Figura 2). Esto representa una contracción de 36.9% respecto al cierre de 2020.
4 Implicaciones de política pública
El financiamiento del INSABI evidencia la tendencia de un presupuesto que no está vinculado al número de personas afiliadas y sigue sin considerar las variables demográficas y epidemiológicas del país.
A pesar de que en 2020 el INSABI destinó 47 mil 933 mdp al FONSABI, el saldo de este fondo ha disminuido 36.9% debido a que se han dispuesto 33 mil mdp para el combate de la Covid-19. Por su parte, el gasto para enfermedades crónicas fue 2 mil 73 mdp menos de lo ejercido en 2018, con impactos en el número de casos atendidos de enfermedades crónicas y de alta especialidad.
Dado que el FONSABI proyecta, además de las contribuciones que hacía el FPGC, complementar los recursos para medicamentos, se esperarían mayores reducciones en su saldo que podrían condicionar aún más la atención de enfermedades de alta especialidad.
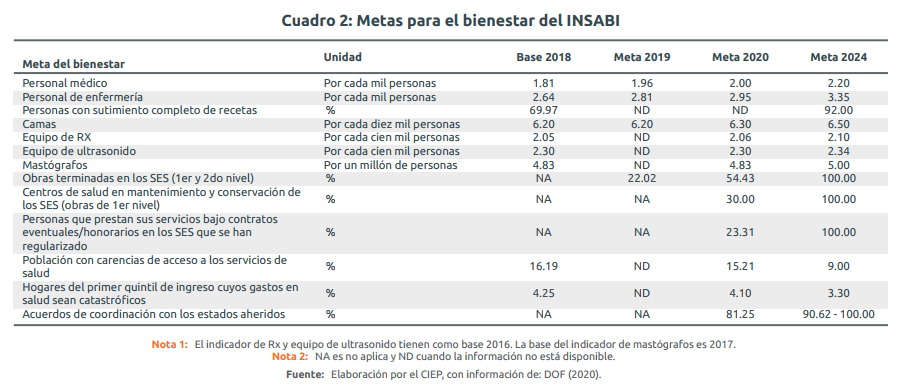
El INSABI cuenta con 13 metas del bienestar para medir el acceso a los servicios de salud de la población sin seguridad social, entre ellas se encuentran los recursos físicos y humanos y la basificación del personal médico. El seguimiento a tales parámetros será relevante para medir los avances del Instituto (Cuadro 2).
Ninguna de las metas contempla la variable presupuestaria. Los resultados obtenidos por el SP pueden aportar experiencia y aprendizaje en aras de lograr un INSABI que mejore el acceso efectivo a los servicios de salud. Sin embargo, aumentar la afiliación y los servicios sin incrementos presupuestarios limita los resultados obtenidos. Si el INSABI busca cambiar esta tendencia observada en el SP tendría que disminuir la brecha presupuestaria.
- Corresponde al gasto que realizan los hogares en las categorías relacionadas con la atención a la salud (CIEP 2018a)↩︎
- En 2019, PROSPERA Programa de Inclusión Social cambia a Atención a la Salud y Medicamentos Gratuitos para la Población sin Seguridad Social Laboral.↩︎
- Atención a la Salud y Medicamentos Gratuitos para la Población sin Seguridad Social Laboral (U013)↩︎
- Estos recursos se concentraron en el FONSABI de donde se tomaron recursos para la creación del INSABI y el combate de la Covid-19.↩︎
- Corresponde a la diferencia entre 51.9 millones de personas afiliadas al SP y 66.3 millones que espera cubrir INSABI en 2021.↩︎
- En 2020, la población objetivo del INSABI fue 66.3 millones de personas (INSABI 2021).↩︎
- Los datos se obtuvieron considerando el costo promedio unitario de los casos pagados con el FPGC de 2018.↩︎